Ist es heute noch ratsam, eine Facharztausbildung im Bereich Radiologie zu beginnen? Oder werden die Aufgaben des Radiologen künftig ohnehin von Maschinen übernommen? Mit Fragen wie diesen sind wir kürzlich in unseren ersten #FutureMedTalk gestartet. Der bewusst provokante Titel: „Wie viel Arzt brauchen wir noch?“. In der Online Session debattierten sechs Experten über die Auswirkungen der Digitalisierung auf den Arztberuf. Die Aufzeichnung der Session ist jetzt abrufbar. Zudem fassen wir in diesem Blogpost die Kernaussagen zusammen. In fünf Thesen.
Wie wirkt sich der digitale Fortschritt auf den Arztberuf aus? Wie viel Medizin wird künftig automatisiert stattfinden, wie viel im persönlichen Kontakt zwischen Arzt und Patient? Und welche Kompetenzen brauchen Ärzte in Zukunft besonders? Diese Fragen haben wir kürzlich im Rahmen des ersten #FutureMedTalk diskutiert. Die Open Online Session, die die Bertelsmann Stiftung und die Universität Witten/Herdecke gemeinsam anbieten, ist ein neues Format zu gesellschaftspolitischen Fragen mit Blick auf die digitale Transformation der Medizin. Es richtet sich vor allem an Medizinstudierende und praktisch tätige Ärzte und soll künftig mindestens einmal pro Semester stattfinden.
Im Kern waren sich alle beteiligten Experten und die Teilnehmer der Session einig: Die verändernde Dynamik der Digitalisierung für den Arztberuf werde gemeinhin noch deutlich unterschätzt. Maschinen würden künftig immer mehr an ärztlicher (Routine-) Tätigkeit übernehmen, Ärzte bräuchten neue Kompetenzen – die sprechende Medizin werde immer wichtiger. Jetzt sei es an der Zeit, den Wandel zu gestalten.
Sehen Sie die Session hier im Video (Wenn Sie gezielt einzelne Inhalte sehen möchten, finden Sie unterhalb des Blogposts eine Agenda mit Zeitmarken).
Die Kernaussagen der Session in fünf Thesen
Welche Erkenntnisse lassen sich aus der Session ableiten? Im Folgenden fassen wir die Kernaussagen zusammen – von uns eingeordnet und um eigene Einschätzungen (sowie weiterführende Links) ergänzt.
1. Die Medizin hat jetzt noch die Chance, den digitalen Wandel aktiv zu gestalten
Auch wenn die disruptive Kraft der Digitalisierung allenthalben beschworen wird, tatsächlich darauf eingestellt scheinen die allermeisten Ärzte, ärztlichen Standesvertretungen und medizinischen Fakultäten noch nicht. Aber: Die Medizin hat jetzt noch die Chance, selbst zu gestalten. Denn, so ein treffendes Bild der Berater von Deloitte, die Disruption im Gesundheitswesen wird zwar einen großen Knall erzeugen, aber die Lunte ist im Vergleich zu anderen Branchen sehr lang. „In der Medizin haben die Menschen aktuell noch die Möglichkeit, sich zu verändern. In anderen Branchen, etwa der Medienindustrie, hat nicht jeder gleich die gewaltige Macht der Digitalisierung erkannt. Für manche kann es bereits zu spät sein“, betont entsprechend der Spiegel-Journalist Martin U. Müller in der Session. Andere – neue Akteure, etwa die großen Tech-Unternehmen aus dem Sillicon Valley und China – seien die Treiber der Entwicklung, so Müller. Das Gesundheitswesen sei zwar streng reguliert, aber Regulatorik schütze auf Dauer nicht vor Wettbewerb.
2. Die Automatisierung wird mehr ärztliche Tätigkeiten betreffen als heute vielfach angenommen – es entstehen neue Berufsbilder und es bleibt mehr Zeit fürs Wesentliche: Kommunikation
Schon heute erreichen Algorithmen in bestimmten Feldern, etwa bei Routinetätigkeiten wie der Auswertung von Bilddateien, mindestens fachärztliches Niveau. Bei allen aktuellen Limitationen (siehe These 5): In der Diagnostik, so Michael Forsting, Direktor der Universitätsradiologe Essen, werde in wenigen Jahren zu 100 Prozent die Künstliche Intelligenz (KI) übernehmen. Heute noch sind intelligente Maschinen bei der Diagnosestellung vor allem in bestimmten Fachgebieten im Einsatz, zum Beispiel in der Radiologie, der Pathologie, der Labormedizin oder der Dermatologie. Aber zahlreiche neue Ansätze befinden sich bereits in Erprobung, etwa der Einsatz von KI bei der Diagnostik von Depressionen durch Sprachanalyse. Die Entwicklungsgeschwindigkeit nimmt exponentiell zu.
Dennoch wird es künftig noch viel Arzt brauchen. Technik wird – trotz manch anderslautender Prognose – Ärzte nicht ersetzen. Es brauche immer eine menschliche Komponente, da sie korrigierend eingreifen könne, so Franz Bartmann im Rahmen der virtuellen Podiumsdiskussion. Ärztliche Intuition, etwa beim Erkennen oder Erahnen einer akuten Verschlechterung des Zustands eines Patienten, bevor diese anhand erhobener Daten erkennbar wird, werde auch weiterhin gefragt sein.
Im Idealfall – und darauf gilt es hinzuarbeiten – wird der digitale Wandel dafür sorgen, dass Technik Ärzte entlastet und mehr Zeit für das Wesentliche schafft: etwa die Kommunikation mit den Patienten. Insgesamt wird die sprechende Medizin bedeutender und die Rolle des Hausarztes wird aufgewertet, eben weil die Diagnose kein rein fachärztliches Thema mehr sein wird. Mit der stärkeren Ausrichtung auf Kommunikation und Prozessbegleitung des Patienten entstehen zudem neue Berufsbilder; zum Beispiel an der Schnittstelle von Pflege und Medizin.
3. Empathie und sprechende Medizin werden zu ärztlichen Kernkompetenzen
Mit dem digitalen Wandel verschieben sich die Kompetenzen, die Ärzte künftig benötigen. Eine stärker datengetriebene Medizin erfordert die Fähigkeit, mit Daten umzugehen und diese zu interpretieren (Data Literacy). Die dynamische technologische Entwicklung braucht zudem Ärztinnen und Ärzte, die diese Entwicklung beobachten und einordnen können. „Seit mutig, schaut links und rechts“, fordert entsprechend Sarah Becker, selbst Medizinerin und heute Leiterin des Institut for Digital Transformation in Healthcare, im Rahmen der Session.
Die zentrale ärztliche Kompetenz der Zukunft ist aber die sprechende Medizin (siehe These 2). Der Arzt wird zum Coach, zum „Schnittstellenkommunikator zwischen Mensch und Maschine, zum Gesundheitsberater mit gesellschaftlicher Verantwortung“, wie Anja Bittner, Medizinerin und Geschäftsführerin der Dr. Next GmbH, es formuliert. Forciert wird diese Entwicklung dabei durch einen Rollenwandel auf Seiten der Patienten: Aus der Arzt-Patienten-Beziehung werde eine Patient-Arzt-Beziehung, konstatiert Franz Bartmann. Seit Einführung des Stethoskops seien Patienten mit der Bitte um Erhebung von Befunden und Daten zum Arzt gekommen. In Zukunft brächten sie diese bereits auf ihren Smartphones mit, um sie gemeinsam mit dem Arzt zu diskutieren und gegebenenfalls zu einer Diagnose zu kommen.
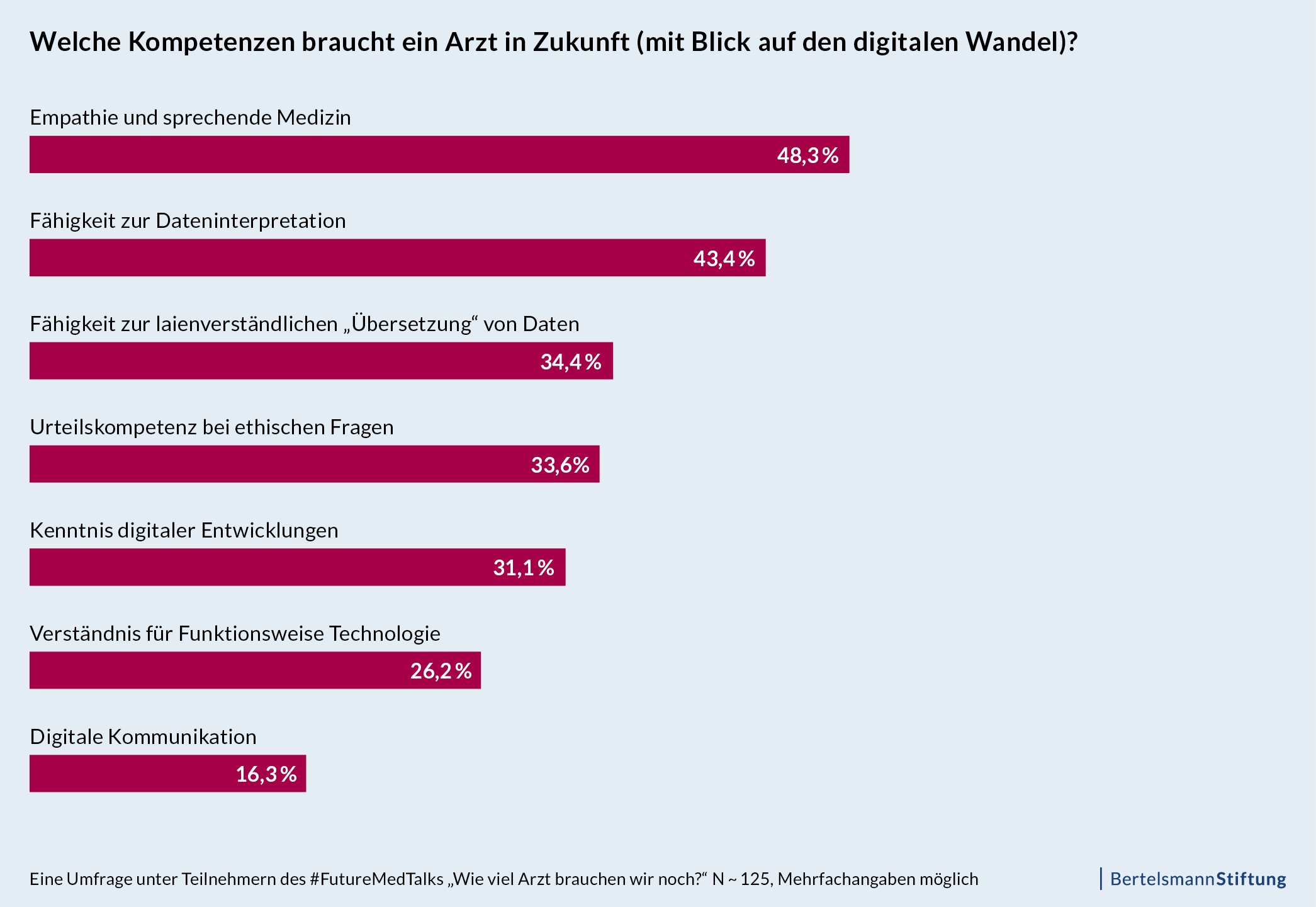
4. Die Medizin der Zukunft braucht einen adäquaten politischen Rahmen, funktionale und akzeptierte Technologien, hochwertige Daten sowie eine angepasste Aus-, Fort- und Weiterbildung
Die Medizin der Zukunft braucht eine übergeordnete, an gesundheitspolitischen Zielen orientierte Strategie und einen regulatorischen Rahmen, der sie ermöglicht – etwa in Form einer besseren Vergütung sprechender Medizin (siehe These 3). Sie braucht Ärzte in Forschung und Praxis, die vorangehen. Zuvorderst braucht sie aber Technologien, die funktionieren – Technologien, die ihre Anwender tatsächlich unterstützen. Dazu wiederum müssen valide Datensätze existieren, verbindliche Standards müssen den Informationstransfer über mehrere Ebenen ermöglichen. Und die Daten müssen bestmöglich gesichert werden. Die Politik sollte die Rahmenbedingungen für diesen Wandel bestimmen und sie muss Akzeptanzförderung bei Ärzten und Patienten als strategische Aufgabe begreifen. Denn: Technikakzeptanz ist Voraussetzung für Nutzung und Vertrauen – und Vertrauen ist wiederum essenziell für die Medizin: „Ob uns eine Maschine oder ein Mensch gegenübersitzt, es geht darum, ob wir vertrauen“, sagt Sarah Becker.
Und nicht zuletzt: Sowohl angehende Mediziner als auch Ärzte, die bereits im Beruf stehen, müssen adäquat auf den digitalen Wandel und die damit verbundene Transformation des Arztberufs vorbereitet werden; sie benötigen neues Wissen, neue Fertigkeiten und eine entsprechend offene Haltung. Dazu braucht es neue Konzepte und Inhalte in Aus-, Fort- und Weiterbildung. Und dabei geht es nicht nur um die Nutzung digitaler Medien in der Vermittlung – die Digitalisierung selbst muss zum Thema werden.
5. Der Einsatz von Algorithmen in der Medizin erzeugt neue – technische, ethische und regulatorische – Fragestellungen, die einer (kurzfristigen) Klärung bedürfen
Voraussetzung für den Einsatz von algorithmischen Entscheidungshilfen in der Medizin ist, dass sie tatsächlich bessere und zuverlässige Ergebnisse liefern als die Ärztin oder der Arzt allein. Heute noch unterliegen die Systeme einigen Limitationen, etwa mit Blick auf die Validität der zugrundeliegenden Daten und die entsprechende Prognosequalität. Trotz aller, auch kurzfristig, zu erwartenden Verbesserungen: Vor dem Einsatz in der klinischen Praxis braucht es umfängliche Nutzen-Risiko-Analysen.
Zudem gibt es zahlreiche ethische Fragen, die mit dem Einsatz von neuen Technologien in Diagnostik und Therapie einhergehen: Wer übernimmt die Verantwortung für die Empfehlung eines algorithmischen Systems? Werden Ärzte sich künftig „trauen“, die Vorentscheidung eines Algorithmus zu revidieren? Wie viel „Black-Box“ mit Blick auf die Funktionsweise eines Algorithmus ist akzeptabel? Wer haftet für Fehlentscheidungen? Und mit Blick auf den Patienten: Wie sichern wir eine informierte, selbstbestimmte Entscheidung ohne einen durch Maschinen vorgegebenen Automatismus? Wie verhindern wir Diskriminierung?
Es braucht einen umfassenden gesellschaftlichen und politischen Diskurs über die Möglichkeiten und Grenzen der technischen Entwicklung der Medizin. Zudem braucht es Regeln für die Gestaltung von algorithmischen Systemen – die gesellschaftlichen Wertmaßstäbe müssten schon in der Technologieentwicklung einer Rolle spielen, betont Michael Forsting im Rahmen der Session.
Agenda
06:35 Interview: Jan Ehlers & Timo Thranberend
11:56 Präsentation: Setting The Scene
15:15 Virtuelles Podium I – Die disruptive Kraft der Digitalisierung
37:37 Virtuelles Podium II – Das Verhältnis von Arzt und Maschine
58:25 Meinungsbild
1:03:14 Vortrag: Anja Bittner
1:15:52 Virtuelles Podium III – Notwendige Kompetenzen von Ärzten in Zukunft
Abonnieren Sie hier unseren Newsletter:

